La prescripció sanitària de la intervenció social
A finals d’any, el NYTimes publicava una peça en que es feia ressò dels impactes de la solitud en la salut. Fonamentalment, atribuïa a aquest fenomen alteracions en els patrons de son, en el debilitament del sistema immunitari, la presència de majors nivells d’hormones de l’estrès, l’acceleració del deteriorament cognitiu en adults, i la responsabilitzava d’una probabilitat de morir prematurament dos vegades superior a la d’una persona amb relacions socials, igualant-la a factors com l’obesitat o el tabac. Una realitat la de la solitud en auge: als EUA afecta ja a un 40% de la població i molt especialment als majors de 85 anys (50% viuen sols).
La prescripció social
Per a fer front a aquestes i d’altres problemàtiques sanitàries d’origen social, però també per contribuir a la millora de la salut de la població en general, el Sistema Sanitari planteja una sèrie d’estratègiesi com la Prescripció Social (PS). Aquesta es basa en la capacitat que té el sistema de salut de promoure l’accés a recursos de suport de la comunitat per atendre problemes socioeconòmics, psicològics i malestars emocionals diversos. És una manera formal d’establir lligams entre individu i societat (Castelló et al., 2016:7) amb l’objectiu de donar suport a les persones amb una àmplia gamma de necessitats socials, emocionals o pràctiques, moltes centrades a millorar la salut mental i el benestar físic. (The King’s Fundation, 2017).
Els perfils de les persones beneficiaries i les tipologies de les PS
Les persones que podrien beneficiar-se dels sistemes de prescripció socials són (Nesta, 2013) aquells que:
-
Tenen un historial de problemes mentals.
-
Aquelles persones que són ateses de manera freqüent pel sistema sanitari
-
Aquelles persones que tenen dos o més problemàtiques de llarg recorregut
-
Socialment isolades
-
Problemàtiques no-solucionables o sobre les que existeix poc coneixement
-
Que no obtenen un benefici del tractament clínic o farmacològic.
Respecte a la tipologia de les PS aquestes varien, però en termes generals són (Wilson, 2015):
-
Els grups d’educació comunitària
-
Activitats artístiques, creatives o d’aprenentatge
-
Els grups d’autoajuda
-
Teràpia Conductual Cognitiva
-
Biblioteràpia o grups de lectura
-
Voluntariat
-
Bancs del Temps
-
Activitats d’informació i orientació
-
Formació per a l’ocupació
-
Formació d’adults
-
Grups de fer mitja i ganxet
-
Clubs de pesca
-
Gimnàstica
-
Sortides a caminar
-
Clubs de jardineria
-
Ciclisme
-
La natació i aqua-teràpia
-
Esports d’equip
-
Classes de dansa
-
Aprendre noves habilitats
-
Grups d’ajuda mútua
-
Grups d’amistat (Befriending)
El procés d’intervenció
El canal d’entrada de la PS por ser força variat (Nesta, 2013):
-
Qualsevol agència que treballa amb persones en situació de risc.
-
Qualsevol entitat que treballa amb persones en situació de risc.
-
Professionals de primària en l’àmbit de la salut mental (també infermer).
-
Metges que fan visites a domicilis.
Tots aquests agents però, deriven al servei d’atenció primària -generalment un metge-, que actua com a porta d’entrada única identificant i cribrant les necessitats de les persones –a través d’eines estandarditzades com la Life Check. D’acord al diagnòstic, i a partir d’un coneixement profund dels recursos i serveis locals, i les competències d’aquests, el professional sanitari realitza una derivació directa a un proveïdor (formalitzada a través d’una carta, un formulari, una sol·licitud en línia o fins i tot, una trucada telefònica), connectant beneficiaris amb les fonts de suport i ajuda.ii Des de l’àmbit sanitari es traspassa un mandat clar sobre la intervenció de la PS (objectius a assolir), i les entitats proveïdores han d’ocupar-se de donar-hi resposta d’una manera holística. Així, si la PS té com objectiu millorar la dieta per exemple, en fer-ho, també caldrà que l’entitat proveïdora de la PS analitzi el conjunt de necessitats que s’hi relacionen, oferint suport en termes per exemple, de gestió de l’economia domèstica o la nutrició, entre d’altres.
L’autoritat local té doncs un rol fonamental com a impulsora de la iniciativa: ha de fomentar la participació del Sistema de Salut, les entitats i el sector voluntari, obtenint també la col·laboració d’altres actors com farmacèutics, infermers i treballadors socials. És per aquest motiu que resulta fonamental una avaluació realista del tercer sector local; que ha de tenir la maduresa suficient per assumir la referencialitat de la PS i garantir que donarà suport en tot moment, als beneficiaris; però també que tindrà la capacitat per monitoritzar i avaluar els impactes de la seva intervenció (Local Government Association, 2016).
En el Regne Unit per exemple, la finalització de la PS és una avaluació d’impacte. Si és positiva, la Social Invest Bussiness a través dels Bons d’Impacte Social, reemborsa els costos aportats per les sòcies de les entitats proveïdores.iii
Les intensitats de la prescripció
D’acord al diagnòstic de necessitats, els professionals sanitaris prescriuen una determinada intensitat:
-
La PS d’intensitat lleu (la més usual a ciutats com Bristol, per exemple) es caracteritza per abordar una necessitat diagnòstica concret, animant al pacient a assolir un objectiu específic, com pot ser fer exercici, formar-se (Kimberlee 2013:18) o en el cas de la gent gran, encoratjar-la a compartir les seves habilitats amb els joves de la comunitat. Aquesta prescripció es pot realitzar en un servei d’informació a través de taulells o mitjançant l’accés a directoris tecnològics o a través d’una informació proporcionada telefònicament (Husk et al., 2016). En aquesta tipologia d’intensitat no hi ha per tant, contacte cara-a-cara amb el treballador sanitari.
-
La PS d’intensitat mitjana. L’acció s’inicia bé amb una cita amb el professional sanitari de primària, o a través de la detecció de la necessitat per part del professional de referència de Serveis Socials. A partir d’aquesta primera detecció professional, el professional de salut avalua el pacient identifica problemàtiques clíniques, que prescriu la PS i alhora, promou l’autocura de la salut del pacient a través del programa on-line Thought Field Therapy.
-
La PS holística. En aquesta modalitat, els serveis especialitzats treballen amb les indicacions del referent de primària; o fins i tot, el pacient pot traslladar-se a un centre de referència situat a la comunitat, on s’ofereix un servei integral i on també hi participen altres organitzacions (Husk et al., 2016). Aquest tipus d’intervenció també es coneguda com el Bromley-By-Bow Model.
L’impacte de la PS
El rang d’impacte de la PS és tan ampli com la pròpia gamma de serveis i, en molts casos, el disseny de la pròpia avaluació no permet extreure resultats concloents perquè són a petita escala, no tenen un grup de control, se centren en el progrés en lloc dels resultats, o es refereixen a intervencions individuals més que al model de prescripció social. (The King’s Fundation, 2017)
Tot i això, sembla que existeix una evidència robusta que apunta que la PS és beneficiosa per a les situacions de malalties mentals (Fox 2000), reduint l’ansietat i millorant la gestió de l’activitat diària i la percepció de la salut i la qualitat de vida en general (Grant et al., 2000) i millorant el benestar de la comunitat, reduint-ne l’exclusió social (Friedli and Watson, 2004 a: Kimberlee 2013). I aquest no és un element menor a l’hora de tractar les depressions lleus i moderades en un context on, com en el cas del Regne Unit, les depressions signifiquen la causa més freqüent de consulta mèdica. Tampoc ho és per Catalunya on l’augment de persones ateses per ansietat i depressió han augmentat un 22% entre el 2012-13 (Molina, 2015).
Altres estudis correlacionen també un impacte positiu de la PS amb gairebé tots els pacients [que] tenien un historial de problemes de salut mental i eren atesos de manera freqüent. Altres característiques comunes van ser la presència de dos o més problemàtiques de llarga duració, la pobresa social (soledat, les relacions socials disfuncionals), l’intestí irritable, la fibromiàlgia o fatiga crònica, ser dona, i una història de tres o més referències a atenció secundària (incloent procediments de diagnòstic) en l’últim any. (Brandling, J., & House, W., 2009)
No obstant, no existeix consens a l’hora de determinar si la PS és una estratègia eficient a l’hora d’interioritzar hàbits d’activitat física doncs hi ha evidència tant en un sentit negatiu (Nice 2006), com en un de positiu (Martin, 1999 a: Brandling, J., & House, W., 2009).
Tampoc són concloents les anàlisis que volen respondre l’efecte de les PS en la reducció de la freqüència de l’ús del sistema sanitari per part dels pacients als que el Sistema no-pot-millorar la seva situació. Així si d’una banda, en el cas de Rotherham 8 de cada 10 pacients van reduir l’ús de l’NHS (Sistema de Salut Públic) en termes d’accidents i emergències de consultes externes i hospitalitzacions en els següents tres/quatre mesos posteriors; i l’estudi de Bristol també va mostrar reduccions en les taxes d’assistència de medicina general per a la majoria de les persones que havien rebut la prescripció social; mentre que de l’altra, la investigació del Expert Patient Programme (PPE) va mostrar que a curt termini, aquests pacients no realitzaven menys consultes malgrat experimentaven millores en la seva qualitat de vida, l’augment de l’energia i l’auto-eficàcia. Els seus hàbits de buscar l’ajuda al Sistema Nacional de Salut no canvien ràpidament. (Brandling, J., & House, W., 2009)
En aquesta mateixa direcció, i d’acord a un anàlisi cost-benefici, també s’apunta que la PS podia acabar significant una despesa major que la intervenció tradicional (Grant, Goodenough, Harvey, & Hine, 2000)
La PS en el context de Catalunya
Des de fa un any, la PS s’està executant de manera pilot a 16 àrees bàsiques de salut de Catalunya i actualment es troba en fase d’avaluació. Aquesta política pretén donar resposta a l’estratègia establerta per l’Organització Mundial de la Salut 2020 que identifica al seu Pla d’Acció Mundial per a la Prevenció i Control de Malalties no Transmissibles (2013–2020) set factors principals de risc: la ingesta d’alcohol, la realització d’activitat física insuficient, el consum de tabac, l’augment de la pressió arterial, l’elevada ingesta de sal o sodi, la diabetis i l’obesitat (els anomenats 25×25 factors de risc); i es marca com a objectiu, reduir la mortalitat prematura per malalties no transmissibles un 25% per a l’any 2025.
Discussió final
L’abordatge dels factors de risc
En un recent meta-anàlisis amb més de 1.7 milions de persones analitzades (Stringhini et al., 2017), els autors aposten per què les estratègies de salut locals i globals no se centrin en l’abordatge dels factors 25×25 de caire més conductual i abandonin els Determinants Estructurals de les Desigualtats en la Salut. L’estudi posa de relleu en definitiva, el que ja apuntaven estudis anteriors, que la salut abraça el benestar físic, mental i social, i no només l’absència d’afeccions o malalties; i aquesta depèn d’un ampli ventall de determinants: la desigual distribució del poder, ingressos, béns i serveis, a nivell mundial i nacional, la conseqüent manca d’equitat en l’immediat i visible circumstàncies de vida de les persones, el seu accés a l’atenció mèdica i l’educació, les seves condicions de treball i l’oci, les seves llars, comunitats, pobles o ciutats i les possibilitats de tenir una vida pròspera (Marmot et al. 2008).
Tal com apunta la Comisión para Reducir las Desigualdades Sociales en Salud en España, les Desigualtats en la salut vénen influenciades per Determinants estructurals de les desigualtats en la salut i pels Determinants intermedis. Els primers es refereixen als elements de context socioeconòmic i polític, a la cultura i els valors, això és, les polítiques macroeconòmiques, el mercat de treball i les polítiques de l’Estat del Benestar; i uns d’estructura social, els eixos transversals de desigualtat (poder) com la classe social, el gènere, l’ètnia, l’edat i el territori. Els segons, els determinants intermedis, es relacionen amb els recursos materials (les condicions de treball, el treball domèstic i d’assistència, els ingressos i la situació econòmica, l’habitatge i la situació material i l’entorn residencial); que incideixen sobre els factors psicosocials i els factors conductuals i biològics. És sobre aquests darrers factors que operen els serveis de salut.
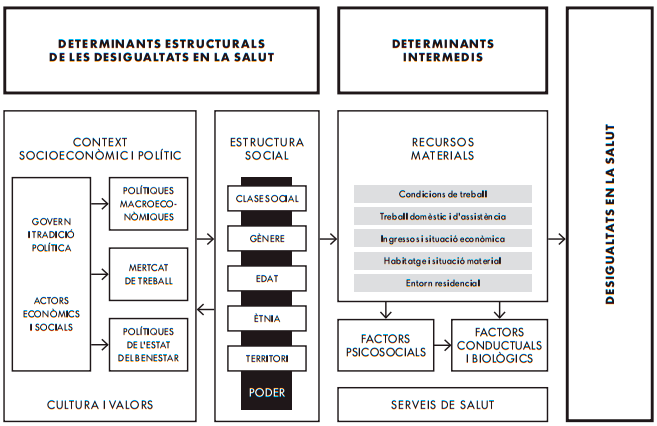
FONT: Borrell, C i Banach, C. “Els determinants socials de la salut” a DD.AA (2014) El preu de la Salut: interessos, classe i model sanitari. EspaiFàbrica. Barcelona.
L’actuació de la PS es circumscriu per tant, en incidir sobre els factors psicosocials i conductuals i no, en l’abordatge dels Determinants Estructurals de les Desigualtats en la Salut (DEDS), sobre els que incideix la salut comunitària.
Resulta important clarificar-ho perquè el consum de recursos comunitaris, com el propi problema epistemològic que la salut comunitari planteja,iv podrien generar confusions i entendre de forma equivocada, que la PS té per objecte incidir sobre els DEDS.
No obstant, la salut comunitària entesa com “un projecte col·laboratiu, intersectorial i multidisciplinari que usa abordatges de salut pública, de desenvolupament comunitari i intervencions basades en l’evidència per implicar i treballar amb les comunitats de manera adequada als seus valors culturals per optimitzar la salut i la qualitat de vida de les persones” (Goodman, Bunnell, and Posner 2014), aborda de forma efectiva els factors de risc 25×25 com la prevenció del tabaquisme (Biglan et al. 2000), el consum abusiu d’alcohol (Holder 2000), el sobrepès (Doak et al. 2006), la pràctica d’activitat física (Heath et al. 2012) i les infeccions de transmissió sexual (Manhart and Holmes 2005) (Comissionat de Salut. Àrea de Drets Socials. Ajuntament de Barcelona 2016:2).
Per tant, una de les qüestions que caldria explicitar és el valor afegit que aporta la PS i no la salut comunitaria
Font: NESTA 2013
La PS com a model de governança
La PS s’alinea amb el paradigma d’elaboració de les polítiques públiques de la governança, en el que es distingeix la presa de decisions polítiques (el pilotatge) – sistema sanitari, de la prestació de serveis (l’execució de les polítiques públiques) – entitats privades.
La regulació i la salvaguarda de drets
Sota aquest paradigma, l’elaboració i implementació de polítiques públiques planteja una deformalizació i desubstancialització normativa, de manera que els processos són sotmesos a una progressiva reinvenció. Aquesta característica, definida per alguns autors com d’autopoiesis i homeostasis, sobrepassa un model input-producte, dificultant els intents de control de l’administració des de fora. És per això que, en primera instància, resulta fonamental que ens interroguem sobre si la PS és un dret de ciutadania o una acció complementària al dret a la salut -una indagació en què la diversitat d’intensitats no aportarà sinó que més confusió-, doncs això té conseqüències directes sobre la salvaguarda de drets i l’escrutini públic i la rendició de comptes.
La PS i la salvaguarda de l’equitat
D’altra banda, la literatura no posa un èmfasi especial en la salvaguarda de l’equitat a l’hora d’abordar la PS. Aquest fet pot suposar d’una banda, que la priorització de les PS no es faci en base al grau de necessitat de les persones, sinó a l’ordre d’arribada. En aquest mateix sentit, cal vetllar per aquelles PS que requereixin d’una aportació econòmica (bé sigui en l’accés en forma de copagament, bé sigui per participar del cost del material de les activitats) no sigui un impediment per les persones amb menys recursos (que són precisament els que més se’n beneficiarien).
De l’altra, cal tenir present el grau de desenvolupament desigual de les estructures i dels ens proveïdors de la PS, un element que pot aportar una gran iniquitat territorial i sobre la que l’acció de l’Administració podria també ser qüestionable.
El Pilotatge de la PS per part del sistema sanitari
El pas de la sobirania a la subsidarietat també té efectes sobre altres sistemes. El més evident és que el Sistema Sanitari consumirà recursos i serveis dels Serveis Socials limitant les intervencions que li són pròpies.
Però no solament això.
Tal com els Treballadors socials sanitaris del CAP de Montcada i Reixac, posen de relleu en el seu bloc, cal plantejar fins quin punt els professionals d’una altre sistema són competents per a detectar la “demanda social” –si és que aquesta existeix–, o els centres sanitaris no són un lloc idoni per canalitzar-la:
No es confirma la hipòtesi inicial del projecte, establerta per a un centre d’atenció primària de salut, és a dir, que un nombre significatiu de pacients que amaguen una demanda “social” darrere de la seva consulta de tipus “sanitari”, que pot ser “captada” i “entesa” pel facultatiu sanitari o personal d’infermeria, i derivada envers el nostre servei d’atenció social del CAP abordant així la inclusió del pacient en el programa de prescripció social, és a dir, de derivació planificada envers un recurs comunitari que satisfaci aspiracions, desitjos o necessitats emocionals d’aquell. El perquè això ha estat així és motiu de reflexió i diferents possibles interpretacions fins al moment. A saber, bé el personal sanitari no aborda la detecció de la “demanda social implícita o explicita”, de forma activa; bé no existeix, en realitat, un nombre mínimament significatiu, de pacients que tingui una demanda social alternativa o paral·lela al motiu “sanitari” de la consulta; bé existeix aquesta demanda objectiva de realització d’activitats de reforç i lligam social, però no són els CAPS de salut els centres per recollir-la i canalitzar-la.
Cal estar a més a més, molt amatents als efectes que aquestes derivacions tindran en un context com l’actual, on les ràtios de professionals socials impliquen períodes d’intervenció més llargs, les coordinacions en el territori són més aviat escasses (i les PS les haurien d’augmentar per cercar la resposta holística) i les dinàmiques d’abordatge dels casos integrals i integrats són gairebé inexistents.
La incidència en les entitats provisores de les PS
Respecte les entitats provisores de PS, la governança d’una multitud d’entitats provisores pot implicar mutatis mutandi que vetllin més per la seva auto-reproducció que per l’impacte de les seves actuacions. En aquest mateix sentit, el pagament-per-resultat també pot generar incentius per a que les organitzacions proveïdores de les PS s’especialitzin en aquelles problemàtiques on són capaces de generar un impacte positiu i abandonin l’abordatge de les casuístiques on l’obtenció d’uns bons resultats és més complex, que haurà de ser assumides pel sector públic.
L’activació de la persona beneficiaria
En darrer terme, el desenvolupament de la PS comporta per se una activació de la persona beneficiaria. I és que l’èxit en el aquest procés de regulació obert, passa precisament, per l’assoliment de l’autonomia i l’autorregulació d’una manera descentralitzada, subordinant les polítiques socials a les demandes de flexibilitat i incentivant l’autorresponsabilització de la ciutadania en el seu propi benestar (Moreno i Serrano Pascual, 2007)
Aquesta activació implica una aproximació a la persona beneficiaria com un individu èticament autònom, però psicològicament depenent, les conductes del qual són inadequades per al seu propi projecte personal o caracteritzant-lo de naturalesa passiva.
I és que el disseny de l’activació va (també) en la direcció de la reducció dels instruments normatius precedents com les lleis (com la governança), que són substituïdes per una tecnologia social que permet una construcció negociada de les regles, però que estableix el valor de l’esforç com a criteri d’autodisciplina i per tant, sobre la que no és necessari cobrir de control. D’acord a aquesta concepció, l’acció pública és moral-terapéutica-paternalista promovent que els individus es facin responsables de si mateixos, ajudant-los a alliberar-se d’ells mateixos, i a evitar les trampes a les que, irracionalment, podrien caure.
Així que, abans que es publiqui l’avaluació de les proves pilot de la PS, aprofiteu per respondre que no feu més exercici perquè sou de voluntat dèbil, l’ambient del gimnàs no us agrada o perquè l’estat encara no us hi ha obligat. Sembla que us queda poc temps…
i Destaca també la People empodered Health (impulsada per Nesta i Innovation Unit), un treball que es desenvolupa a través dels programes ‘Més que medicina’ (que aposta per la creació de nous serveis), el ‘foment de grups d’autoajuda’ (el suport entre iguals), un treball per ‘redefinir les consultes, les xarxes i les associacions’, i ‘implicar a la ciutadania en el co-disseny i la co-administració’.
ii Com a exemple de mapa de recursos local veure l’experiència de Chicago del CommunityRx i el MAPSCorps
iii Aquest sistema, permet a les organitzacions benèfiques més petites -aquelles que no tenen capacitat per assumir el risc d’una oferta per contractes governamentals de pagament-per-resultat–, buscar mecenes privats que apostin per projectes que afronten problemes socials específics, una inversió que només se’ls retorna si el projecte té un impacte positiu (sinó perden la inversió). Veure The Guardian 11/12/ 2012.
iv El concepte de salut comunitària està íntimament lligat al dels determinants socials de la salut. Tanmateix, el significat i l’abast de la salut comunitària són encara confusos, de manera que no hi ha una distinció clara entre la salut comunitària i altres camps relacionats de la salut pública, l’atenció sanitària, la participació comunitària o el desenvolupament comunitari. Aquestes limitacions en la definició i comprensió compartida del significat i l’abast de la salut comunitària constitueixen una barrera per al creixement i l’efectivitat d’aquest abordatge (Goodman, Bunnell, and Posner 2014).

